Pero Vaz de Caminha
"Índios muito bem cuidados, muito limpos e tão gordos e tão formosos. Gente boa e de boa simplicidade. Aguas são muitas, infindas."
Américo Vespúcio
"Tem (os índios) os corpos grandes e robustos, bem dispostos e proporcionados, de cor tirando a vermelho."
Jesuítas
"Os indígenas eram fortes e sadios, e as doenças encontradas foram bouba ou piã, bócio endêmico, parasitoses, dermatoses, talvez reumatismo, mordeduras, ferimentos de guerra e acidentes. As mulheres pariam em geral sozinhas, seccionavam."

Do contato com o branco surgiram males de países civilizados como varíola, sarampo, tuberculose, escarlatina, lepra, doenças venéreas e parasitoses. Do contato com o negro, foram introduzidas as doenças tropicais como filarioses, dranculose ou bicho-da-costa, febre amarela e tracoma, maculo, ainhum ou mal perfurante plantar, o gunduru ou exostose paranasal, a ancilostomiase e outras verminoses.
Fundação da primeira Santa Casa de Misericórdia, em Santos/SP. Posteriormente vieram Rio de Janeiro, Vitória, Olinda e Ilhéus, no século XVI.
Introdução da catequese pelos padres jesuítas. Incorporam os remédios e terapêuticas europeias.

Fundação do primeiro Hospital de Caridade do Recife
Com a vinda da família real, no inicio do século XIX, o Brasil passa da categoria de Colônia à Reino Unido.
As medidas de saúde concentraram-se, basicamente, na vigilância dos portos e no saneamento.

D. Pedro I assina uma lei que marca o processo de institucionalização da Medicina no Brasil.
As academias de Salvador e Rio de Janeiro transformam-se em escolas ou faculdades de Medicina.
Inauguração do primeiro hospício no Brasil, conhecido como Hospício de Pedro II.

No inicio da República, ocorreu grave crise econômica devido ao escasso trabalho assalariado e pela recusa da mão de obra europeia em vir trabalhar no Brasil em função das grandes epidemias e más condições de saneamento. Desta forma, o Congresso Nacional aprovou grande parte das medidas propostas pelo médico sanitarista Oswaldo Cruz, e os resultados positivos deixaram respaldo jurídico que legitima a ação do Estado e sua interferência na saúde.

O marco do setor da saúde é o reconhecimento da Medicina como profissão, no início do século XX, emergindo como questão social. Na década de 20, a Reforma de Carlos Chagas propôs mudanças como propaganda e educação em saúde, expansão das atividades de saneamento em âmbito nacional.
Fundação do Instituto Soroterápico Nacional.
Oswaldo Cruz assume o Instituto Soroterápico Federal.

A Fundação Instituto Soroterápico Federal passa a se chamar Instituto Oswaldo Cruz.

O cientista Carlos Chagas realizou um dos mais importantes feitos científicos da ciência brasileira, descobriu uma nova doença, a tripanossomíase americana, que ficaria mundialmente conhecida como doença de Chagas.

Institucionalização da profissão médica.
Criação da Secretaria de Estado de Educação e Saúde Pública.
Criação dos Institutos de Aposentadorias e Pensões.
Criação do Ministério da Educação e Saúde e do Conselho Nacional de Saúde.
Primeira Conferencia Nacional de Saúde.

Criação do Ministério da Saúde e da Fundação Serviço Especial de Saúde Pública.

Unificação dos Institutos de Aposentadoria e Pensões na figura do Instituto Nacional de Previdência Social (INPS) que, após 1996, transformou-se em Instituto Nacional de Seguridade Social (INSS).
Instituto Oswaldo Cruz passa a ser chamar Fundação Oswaldo Cruz.
Criação do Instituto Nacional de Assistência Médica e Previdência Social (INAMPS).
Promulgada a nova Constituição Brasileira. Pela primeira vez na história do Brasil a saúde é vista como direito social, fundamentada nos princípios da equidade social e dos direitos humanos.

Edição da lei Nº 8.080/90 - condições para proteção e recuperação da saúde, organização e funcionamento dos serviços correspondentes.
Edição da lei Nº 8.142/90 - participação da comunidade na gestão do SUS e transferências intergovernamentais dos recursos na área da saúde.

Programa de Agentes Comunitários de Saúde (PACS), coordenado pelo Ministério da Saúde. O PACS começou a ser implantado na região Nordeste, mediante projeto piloto, desenvolvido no estado da Paraíba. Nesse mesmo ano, com a entrada do cólera no país, o programa foi estendido, em caráter emergencial, à região Norte. Com a retomada do planejamento original do Programa, a implantação começa a ser expandida para outras regiões do país, com a capacitação gradual dos agentes para realizar o mapeamento, o diagnóstico de saúde da comunidade e o desenvolvimento de ações de proteção à saúde da mulher e da criança.

Em 1994, o Programa Saúde da Família (PSF) foi criado como estratégia de reorientação dos serviços de atenção à saúde. As antigas práticas mais voltadas para a doença e valorização do hospital são substituídas por novos princípios, com o foco na promoção da saúde e na participação da comunidade.
Na época da criação do Programa Saúde da Família, o país contava com 29 mil agentes comunitários de saúde. Os primeiros 55 municípios que implantaram o Programa colocaram em ação 328 equipes de Saúde da Família.
Uma equipe de saúde da família é composta por:

Começa a implantação do piso de Atenção Básica (PAB), que marca uma profunda transformação no modelo de financiamento da atenção básica, sendo uma das principais medidas tomadas pelo Ministério da Saúde para viabilizar a organização da atenção básica á saúde, nos municípios brasileiros.
O PAB se constitui num montante de recursos financeiros destinados exclusivamente para ações básicas de saúde, independentemente de sua natureza – de prevenção, promoção ou recuperação. Os recursos podem ser utilizados tanto no custeio de despesas correntes, como para aquisição de materiais permanentes ou para realização de obras de construção ou reforma de unidades.
A transferência ocorre de forma regular e automática, do Fundo Nacional de Saúde para os fundos municipais.
O Governo Federal reconhece, por meio do decreto Presidencial N° 3.189, de 4 de outubro de 1999, o exercício da atividade de Agente Comunitário de Saúde, que passa ser legalmente considerada de "relevante interesse público".
Após o planejamento e o início das atividades dos agentes comunitários de saúde e das equipes de Saúde da Família, é possível monitorar o trabalho utilizando-se o Sistema de Informações da Atenção Básica (SIAB). O SIAB reúne informações sobre o registro de atividades, procedimentos e notificações, como também sobre o acompanhamento de grupos de risco.

O Brasil alcança a marca de 150 mil Agentes Comunitários de Saúde, antecipando a meta prevista para o fim de 2002. Os 152 mil agentes existente no país visitam as casas e acompanham as condições de saúde e de vida de mais de 88 milhões de pessoas, em 4.786 municípios brasileiros. Ainda em 2001, o Ministério da Saúde abraçou nova causa: operacionalizar a incorporação da odontologia no PSF, com a criação das Equipes de Saúde Bucal (ESB).

O Brasil alcança as seguintes marcas:
Nos primeiros anos de existência do PACS, a ênfase do trabalho dos agentes esteve direcionada para vigilância à saúde de mães e crianças. À medida que o programa foi se consolidando, o trabalho dos ACS passou a contemplar também outros grupos da população, a exemplo de idosos e portadores de diabetes, hipertensão, tuberculose, hanseníase, entre outros.
Pela Lei 10.507, de 10.7.2002, fica criada a profissão de Agente Comunitário de Saúde.
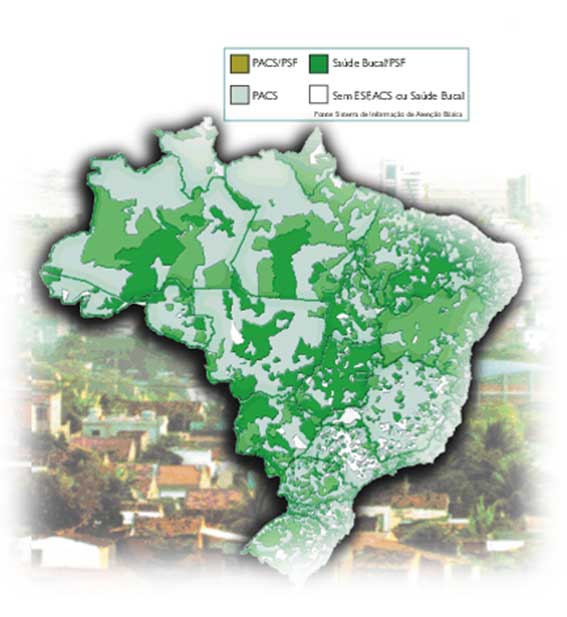
Projeto de Expansão e consolidação do Saúde da Família
O Ministério da Saúde vai investir US$ 550 milhões, até 2009, no Projeto de Expansão e Consolidação do Saúde da Família – PROESF. O objetivo é levar o "Saúde da Família" para municípios com mais de 100 mil habitantes, ou seja, para as cidades médias e as grandes, onde se concentra a maior parte da população brasileira.
O PROESF também aplicará recursos em saúde bucal, na aquisição de veículos, na compra de equipamentos médicos e de suporte, além de reformas das unidades do Saúde da Família. Para os municípios que já possuem o programa implantado, o PROESF prevê a qualificação dos recursos humanos para as equipes de todo o país.
